Kronisk smerte: hvordan vi mister kampen
Innholdsfortegnelse:
- I 2015 drepte opioid overdoser ca 33 000 mennesker, opp fra rundt 11 000 10 år tidligere.
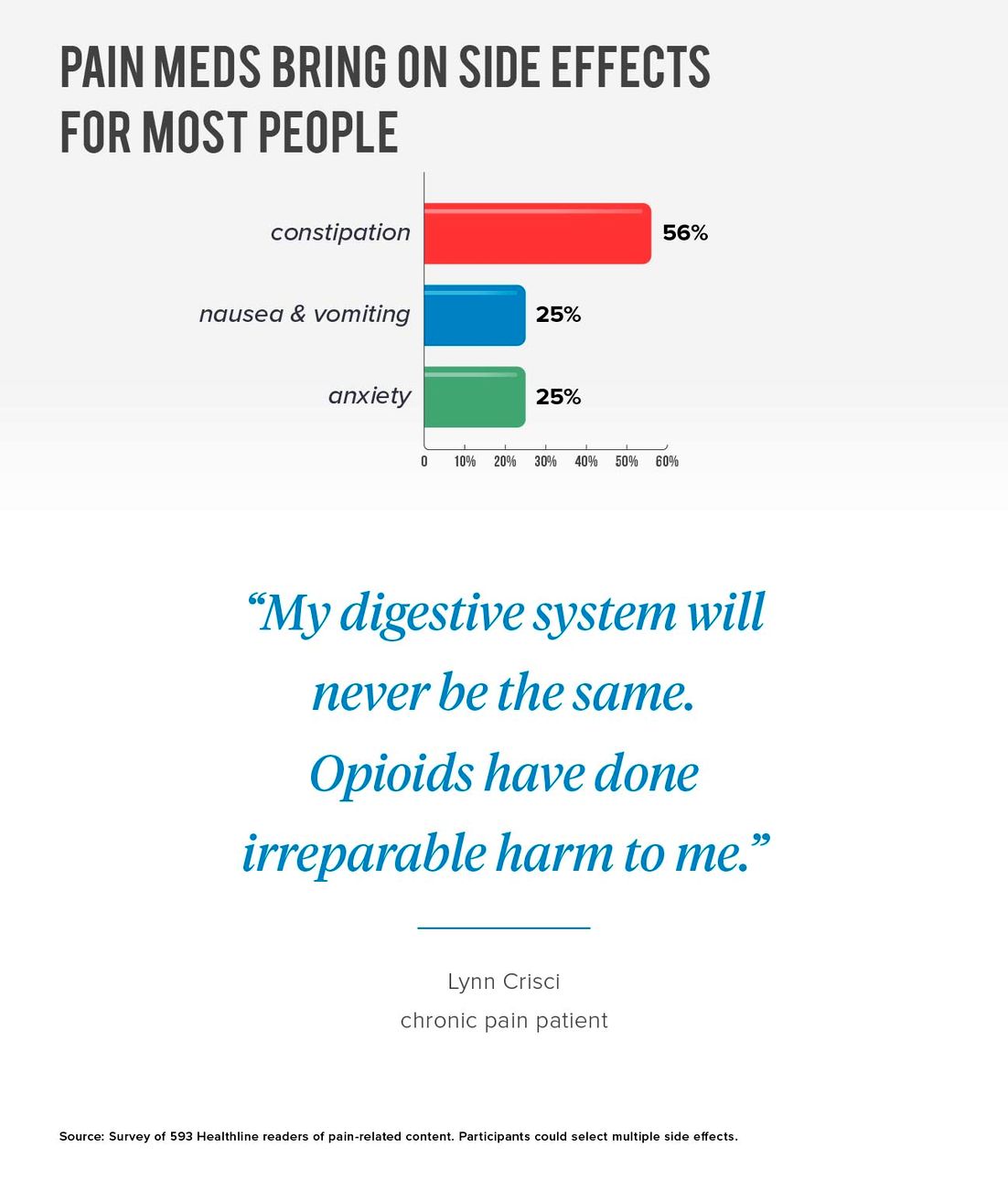
- De fleste smertepatienter som tar opioider, får ikke full lindring, men de får bivirkninger - og mange av dem. Den mest rapporterte fysiske bivirkningen er forstoppelse.
- PhRMAs Carroll pekte også en finger på legeutdanning, og sa at hennes organisasjon fortalte" obligatorisk forskerutdanning - øker den, og sørger for at den går igjennom, og at den reflekterer den voksende informasjonen vi har om smertebehandling og om risikoen for tillegg. "
- Avhengighet sies å ha grunnlag i genetikk. Bare 8 til 12 prosent av pasienter med kronisk smerte har risiko for avhengighet, men om lag 1 av 4 kroniske smertepasienter opplever avhengighet, særlig psykologisk avhengighet.
- Likevel er disse smertehåndteringsstrategiene ikke alltid nok for ekstrem smerte.
- "Ingenting kurerer det og tar bort all smerte, men jeg elsker å være i stand til å kontrollere det," fortalte Crisci Healthline, som beskriver hennes daglige tilnærming til smerte.
- Cowan ble enige om. Når du forteller andre du har kronisk smerte, sa hun, "Du forteller dem at jeg ikke er pålitelig," fordi det er stigmatikken knyttet til kronisk smerte. "
- Sikkert, bedre legeutdanning rundt kroniske smerter og doseringsretningslinjer vil hjelpe, som ville flere studier av alternative terapier - for ikke å nevne bedre forsikringsdekning av disse potensielle rettsmidler.
Over 30 prosent av amerikanerne lever med noen form for kronisk eller alvorlig smerte. Flere mennesker lever med kronisk smerte enn kreft, hjertesykdom og diabetes kombinert, for totalt mellom 100 millioner og 116 millioner mennesker.
Samtidig har opioidavhengighet og overdoseringshastigheter hevet, blitt en fullverdig helsemessige nødsituasjon. Til tross for dette er en tredjedel av landet fortsatt i smerte, og de fleste får ikke den nødhjelp de trenger - fra opioider eller annen form for behandling, fant to helseundersøkelser.
På grunn av noen helsepersonelles holdninger til opioider og mediedekning av opioidepidemien, når pasienter opplever det faktum at de lever med smerte, blir de sett på med skeptisisme, stilt spørsmålsløst ut, sekund -guesset, og dømt.

"Mange mennesker kan ikke engang konseptualisere hva som er i fryktelig smerte hvert øyeblikk livet ditt føles som," fortalte Healthline, Shelley Smith, som lever med fibromyalgi og blogger hos kronisk mor.
AnnonsePain fortalte at Cindy Steinberg, nasjonal direktør for politikk og advokat i U. S. Pain Foundation og leder av Policy Council of Massachusetts Pain Initiative, jobber for å korrigere narrativet til smertepasienter som potensielle rusmisbrukere.
Hun mener at smertebehandling er kompleks og sier at medias dekning av opioidepidemien skader folk som virkelig lever med smerte.
AdvertisementAdvertisementOpioidkrisen tar tak i overskrifter. Det er saftig, "sa Steinberg til Healthline. "Så mediene flokker til dette emnet, og politikere elsker å fortelle om det. De forstår ikke nyansen eller kompleksiteten til dette problemet. "
Smith har også sett dette førstehånds. "Det er ikke mye i media om kroniske smertepasienter. Det handler om avhengighet og folk misbruk deres piller. Men det er smertepasienter som lider langsiktig, og de kan ikke få hjelp fra det medisinske samfunnet, "forklarte hun. "Ingen er villig til å høre på dem. "Sjåførene bak opioidepidemien
Det er ingen tvil om at bruken av opioidmedikamenter i USA er et farlig og voksende problem.

I 2015 drepte opioid overdoser ca 33 000 mennesker, opp fra rundt 11 000 10 år tidligere.
Opioidmisbruk har blitt kalt den dødeligste stoffepidemien i USAs historie.
AdvertisementAdvertisement
Men epidemien drives hovedsakelig av ulovlig - ikke medisinsk - misbruk av reseptbelagte piller.
En studie av over 135 000 opioide overdosofre fant at bare 13 prosent var pasienter med kronisk smerte.Likevel har smertepasienter en oppblåst byrde av ryggen mot opioidbruk, som ble drevet av farmasøytisk industri på 90-tallet.
Annonse
Opioide resepter hentet i 1995 med Purdue Pharmas introduksjon av OxyContin til markedet, rapporterte Annual Review of Public Health.
"Journalen noterte Purdue" mellom 1996 og 2002 "finansiert mer enn 20 000 smerterelaterte utdanningsprogrammer gjennom direkte sponsing eller økonomiske tilskudd og lanserte en mangesidig kampanje for å oppmuntre til langvarig bruk av [opioider] for kronisk ikke-kreft smerte. "AdvertisementAdvertisement <2007> Purdue" plaget seg skyldig til føderale anklager at de lurte leger og pasienter "og betalte mer enn 600 millioner dollar i bøter.
Men Purdue var ikke den eneste narkotikaprodusenten som peddled opioider - som også inkluderer Vicodin og Percocet - uten å nevne potensialet for misbruk.
Den farmasøytiske industriens aggressive markedsføring av opioider førte til firedobling av slike forskrifter mellom 1999 og 2010.Annonse
En Washington Post og 60 minutters undersøkelse fant også bevis på at farmasøytiske selskaper bidro til å forme og lobby for en lov bestått av kongressen som underminerer myndighetens narkotikahans myndighet (DEA) for å stoppe opioider fra oversvømmelse i markedet.
Fra ekstrem markedsføring av opioider til president Trump som erklærer opioidepidemien en "helsepris", gjenspeiler dette en drastisk endring i holdningen rundt reseptbelagte smertestillende medisiner.
AdvertisementAdvertisementDr. Susan Glod, i en kommentar i New England Journal of Medicine, skrev at villification av smertepasienter "er resultatet av en all-eller-ingenting-tilnærming til smertehåndtering der pendulen har svingt fra en uholdbar ende av spekteret til den andre i de siste to tiårene. "
Faktisk skrev doktorer 259 millioner forskrifter for smertestillende i 2012. Mer enn en av tre amerikanere ble foreskrevet et opioid i 2015.
CDC rapporterte at nesten halvparten av overdoser i 2015 innebar et reseptbelagte opioid og at" salg av reseptbelagte opioider i USA nesten firedoblet fra 1999 til 2014, men det har ikke vært en generell endring i mengden smerte amerikanere rapporterer. "Opioider kommer ofte i hendene på personer som ikke har smerte, og opioider fjerner ikke smerten for mange mennesker med kronisk smerte.
Det er ingen tvil om at opioidavhengighet er en reell folkehelsekris.
Men Caitlin Carroll, en talskvinne for Pharmaceutical Research and Manufacturers of America (PhRMA), en advokatgruppe for biofarmaceutiske forskningsfirmaer, pekte også på at det finnes "legitime pasientbehov som eksisterer. "
" Enhver policy som vi vurderer, bør balansere behovet for å bidra til å forebygge reseptbelagte rusmiddelmisbruk og misbruk, mens du fortsatt balanserer millioner av amerikanere som håndterer akutt og kronisk smerte.
Den kroniske smerteepidemien ignoreres.
En helseundersøkelse av nesten 600 lesere med kronisk og alvorlig smerte viste at 36 prosent av mennesker er misfornøyde med smertestillende medisiner.Bare 5 prosent rapporterte at medisinen deres helt løst smerten mens 50 prosent fikk litt lettelse - men 45 prosent sa at det ikke var nok eller ikke hjalp i det hele tatt.
En egen undersøkelse av 249 Healthline-lesere med akutt knesmerte viste at selv om litt over halvparten hadde fått reseptbelagte smertestillende medisiner, rapporterte bare fire prosent at slik medisinering behandlet sin smerte helt. Fem og femti prosent sa at medisinen ikke var nok til å løse sin smerte, og 44 prosent rapporterte at det hjalp noe.
De fleste smertepatienter som tar opioider, får ikke full lindring, men de får bivirkninger - og mange av dem. Den mest rapporterte fysiske bivirkningen er forstoppelse.
Over halvparten (56 prosent) av Healthlines kroniske smerteundersøkelser rapporterte forstoppelse, 25 prosent opplevde kvalme og oppkast, og ytterligere 25 prosent følte seg engstelig.
Disse bivirkningene kan forårsake enda mer smerte for folk som også lever med kronisk smerte.

Lynn Crisci var på et nærliggende kafé på dagen for Boston Marathon-bombingen da eksplosjonen gikk av, ødela hjernen hennes og forlot henne med en traumatisk hjerneskade (TBI), kronisk nedre ryggskade, hørselstap og PTSD. Hun behandler fryktelig smerte daglig fra den TBI, pluss en tidligere TBI fra en ulykke.
Crisci fortalte Healthline at ikke bare opioider førte på hjernen tåke - allerede et problem med hennes TBIs - men forårsaket alvorlig forstoppelse. Fokusert på å behandle hennes smerte, behandlet hennes leger ikke medisinens bivirkninger.
Crisci endte med flere organs prolaps, som krever flere operasjoner.
"Mit fordøyelsessystem vil aldri være det samme," fortalte Crisci Healthline. "Jeg har smerter fra arrvæv som presser på nerveender i kolon. Opioider har gjort uopprettelig skade for meg. "
Opioider kan imidlertid være effektive behandlinger for mange pasienter med kronisk smerte. Smith pleide å være en ivrig turgåer, som ofte nedsetter seg selv i naturen på 10 kilometer lange turer.
Da hun begynte å oppleve fibromyalgi etter fødselen av sitt andre barn, kunne hun knapt komme seg ut av sengen til tider - enda mindre nyte naturen. Smerten var så overveldende.
"Jeg vil aldri gå tilbake til hvor mye jeg pleide å gjøre, men når jeg faktisk fikk tilgang til smertemedisinering, var jeg i stand til å ta en familieferie til Yellowstone og kan gå på en-to-to-mile fotturer med mine barn. Min smerte nivå er veldig høy etterpå, men jeg kan gjøre det fordi jeg har smertestillende medisiner, "forklarte hun. "Jeg føler meg heldig å få et lite stykke av livet mitt tilbake. "Så hvis kliniske og anekdotiske bevis viser at smertestillende medisiner kun er moderat fordelaktig ved behandling av kronisk smerte og forårsaker uønskede bivirkninger, hvorfor fortsetter leger å foreskrive dem, og hvorfor fortsetter pasientene å ta dem - når de faktisk kan få dem?
Kort svar: Verken leger eller pasienter har mange andre valg som fungerer betydelig bedre. Det lengre svaret: Individualisert omsorg, som smerteeksperter er enige om, er det beste kurset i smertebehandling, tar mye mer innsats og kunnskap enn de fleste leger kan gi i løpet av den begrensede tiden de har til evaluering.Og det koster ofte mer enn helseforsikringsselskaper ønsker å bruke.
Lynn Crisci tilbrakte fire dager på sykehuset i februar 2016 for testing av elektroensfalogram (EEG), som måler elektrisk aktivitet i hjernen. Hun behandlet også en flerdags migrene den uken, men sa: "Min tjenestehund Lil Stinker var lyset i mitt smertefulle mørke, som alltid!" Foto: Lynn Crisci
Skyldspillet
Når det gjelder tid, er historier om at leger som ikke har tid til å lytte til pasientens klager utover den oversiktlige, legenden. De stikker inn i så mange pasienter som mulig - i en 2013-studie fant de nye legerne tilbrakt åtte minutter med hver pasient - send inn så mange forsikringssaker som mulig, og deretter druknet de i papirarbeid. Legene sier at det ikke er at de ikke vil lytte til pasienter, det er det de ikke har råd til.
Med hensyn til kunnskap rapporterte Journal of Pain i 2011 at smerteopplæring blant amerikanske leger var "begrenset og fragmentarisk. "Medisinsk skoler i USA krever kun ni timer-verdt å lære om smertebehandling. Til sammenligning bruker noen veterinærstudenter fem ganger så mange utdanningstimer som er fokusert på smertebehandling, ifølge en ekspert. Crisci, som er Massachusetts-ambassadøren for S. Pain Foundation og direktør for Medical Marijuana Advocacy for Leaftopia, sa at en av de viktigste faktorene for mishandling av kroniske smertepasienter er måten leger utdannes.

PhRMAs Carroll pekte også en finger på legeutdanning, og sa at hennes organisasjon fortalte" obligatorisk forskerutdanning - øker den, og sørger for at den går igjennom, og at den reflekterer den voksende informasjonen vi har om smertebehandling og om risikoen for tillegg. "
For å beskytte utdanningen mottar doktorer om smertebehandling, Patrice Harris, MD, omgående leder av American Medical Association (AMA), samt leder av gruppens AMA Opioid Task Force, sa at det er en del av en lege jobb for å opprettholde kompetanse som er relevant for deres praksis.
Harris foreslo at forsikringsselskaper kan være en potensiell kilde til skyld. Reglene rundt forsikringen er bysantinske, varierende fra leverandør til leverandør og stat til stat.
Det finnes et antall leverandører og pasientvariabler, som gjør at vannet på kostnader - kopier, fradragsberettigede, coinsurance - og fordeler betydelig.
Men det er trygt å si at forsikringsselskapene favoriserer medisinering, og en kopi for medisinering kan være mindre enn et besøk til en fysioterapeut.
"Kanskje legen ønsket å anbefale fysisk terapi, men det kan være en høyere kopi, og det er vanligvis grenser" til antall besøk pasienten kan ha, sier Harris.
Fysioterapi, når den er dekket, har vist seg å være ekstremt effektiv. Men farmasøytiske selskaper mottar ikke kostnader fra fysisk terapi og andre alternative behandlinger.
De bruker millioner av stoffer og lobbyvirksomhet for å få FDA-godkjenning.
De bruker ekstra penger på markedsføring direkte til leger via salgsrepresentanter og konferanser.
Men det er raskere for en lege å få en pasient ut av kontoret ved å dispensere resept eller nekte å gi behandling enn det er å diskutere komplekse behandlinger for komplekse emner som smerte.
Det er ingen tvil om at navigeringskravene kan være vanskelige.
Så, mens regjeringen muller handling, snuble politiske beslutningstakere mot potensielle løsninger, og helsevesenet peker på fingrene over som startet opioidkrisen, smertepasienter blir fanget i midten, desperat etter å finne lettelse og villig til å prøve nesten alt til skjønner.
"Utover ikke å bli behandlet, blir det kroniske smertefellesskapet mishandlet ved å bli stigmatisert," Crisci stresset.
"Deres familier blir fortalt at de opptrer for oppmerksomhet, at de trenger psykisk hjelp, at smerten er i hodet. Det dræper grunnlaget for deres støttesystem og gjør gjenoppretting enda vanskeligere, sier Crisci.
Ifølge Smith, "Det kroniske smertefellesskapet er helt oppgivet. "
Shelley Smith prøvde forskjellige måter å håndtere smerten uten medisin, fra yoga og meditasjon til varme bad. "Det fungerte ikke for meg i det hele tatt. Jeg ble værre og verre, "sa hun. Etter et år fortalte legen henne en lav dose Vicodin, som hjelper henne å sove om natten. Foto: Annie Mulligan
Frykt for avhengighet etterlater smertepasienter uten medisinene de trenger.
Ifølge stoffmisbruk og psykisk helseforvaltningsadministrasjon (SAMHSA) var ca. 1,9 millioner mennesker avhengige av eller misbrukt på reseptbelagte smertestillende legemidler i 2013 alene.
Men det er en forskjell mellom avhengighet og avhengighet, som smerteforesatte er raske til å påpeke.
"Addiction er en oppførsel. Avhengighet er hvor kroppen deres har blitt helt og helt avhengig av den medisinen, og det er nøkkelen til å tappe dem av den medisinen, sier Penney Cowan, administrerende direktør i American Chronic Pain Association (ACPA).

Avhengighet sies å ha grunnlag i genetikk. Bare 8 til 12 prosent av pasienter med kronisk smerte har risiko for avhengighet, men om lag 1 av 4 kroniske smertepasienter opplever avhengighet, særlig psykologisk avhengighet.
I en fersk Healthline-undersøkelse av akutt smerte, sa 63 prosent av respondentene at de ikke var "avhengig av hva som helst" på medisinen, men om lag en tredjedel eller 32 prosent følte at de var avhengige.
Healthlines undersøkelse av pasienter med kronisk smerte viste lignende resultater, og 29 prosent av pasientene sa at de følte seg avhengige og 66 prosent sa at de ikke gjorde det.
Nesten halvparten av de 47 prosent av respondentene opplevde at de opplevde bivirkninger som var fysiske, følelsesmessige eller begge, da de sluttet å ta medisinen.
Det er en ting å definere psykologisk avhengighet medisinsk, men Cowan forklarte, "for en person med smerte er det ikke engang smerten. Det er frykten for smerten. Vi vet aldri når det kommer til å treffe og hvor hardt det kommer til å treffe. Det styrer deg. "Healthline's undersøkelse av personer som opplever kronisk og akutt smerte, viste at rundt en tredjedel av respondentene følte seg" definitivt "eller" noe "avhengig av deres medisinering.
De fleste overdoser fra opioider er imidlertid fra ikke-medisinsk bruk. New England Journal of Medicine rapporterte at i 2014 var totalt 10,3 millioner personer rapportert ved bruk av reseptfrie opioider, ikke-medisinsk (dvs. ved bruk av medisiner som ikke var foreskrevet for dem eller bare tatt for opplevelsen eller følelsen av at de forårsaket). "
I mange artikler om avhengighet og overdoser er opioider og heroin nevnt i samme pust.
Det gjør det stadig vanskeligere for folk som lever med kroniske smerter for å få medisinene de trenger for å gjøre det gjennom dagen.
"Millioner amerikanere er … håper på dagen da de kan være fri for kronisk smerte. Våre livshemmende problemer fortjener langt mer oppmerksomhet fra beslutningstakere og helsevesenet enn de har fått. Opioidkrisen er virkelig dire, men det er også epidemien for kronisk smerte, "Julian Malinak, som har kronisk ryggsmerter, skrev i Vox.
Mer bevissthet fra helsepersonell
Tidevannet kan vende seg fra studier som presenterer alarmerende grad av avhengighet og overdoser til studier som undersøker både langsiktige fordelene med opioider for kronisk smerte og hvordan man bedre trener leger å være klar over av kroniske smertepasienteres behov for individuell behandling.
For et år siden utarbeidet CDC 12 strategiske anbefalinger for leger som foreskriver opioider. Den første? "Nonopioid terapi er foretrukket for behandling av kronisk smerte. Opioider bør kun brukes når fordeler for smerte og funksjon forventes å oppveie risikoen. "
CDC anbefaler kognitiv atferdsterapi og treningsterapi, og citerer" omfattende bevis "som viser fordelene ved behandlinger som ikke involverer medikamenter.
Likevel er disse smertehåndteringsstrategiene ikke alltid nok for ekstrem smerte.
Harris of the AMA, sier i mellomtiden at hennes organisasjonens første anbefaling til leger er å konsultere Statlig Prescription Drug Monitoring Programs (PDMP), som er elektroniske databaser som brukes og vedlikeholdes av stater for å spore kontrollerte stoffer og hjelpe til med å identifisere doktorgradshopping.
Men denne sjekken i systemet forhindrer faktisk folk i stor smerte fra å få de stoffene de trenger.Mange leger unngår de problemer som opioider bringer med seg - potensielle konsekvenser og tilstandskontroll ved å snu ryggen på smertepasienter.
"Daglige smertepasienter er de som blir satt på prøve og kriminalisert på grunn av opioidkrisen. Jeg skriver et papir hvert år nå fordi jeg er foreskrevet en smertestillende. Jeg må signere en kontrakt bare for å plukke opp reseptene mine som sier at jeg godtar å sende inn tilfeldige narkotikaforsøk, "avslørte Crisci.Harris sa at AMA er "veldig støttende til både ikke-farmakologiske og farmakologiske alternativer til opioider, fordi jo flere verktøy legen har i verktøykassen, jo mer kan de jobbe med sine pasienter for å komme opp med det beste alternativet. "
Hun la til at organisasjonen er" generelt støttende til CDC-retningslinjene, men på slutten av dagen, bør behandlingens valg velges mellom legen og pasienten. "
ACPAs Cowan var enig, sier hun mener at smerte skal behandles" basert på individuelle medisinske behov, opptak, undersøkelser. Min følelse av hva som skjer er at tilbydere går etter det de hører i media i stedet for å se hver pasient individuelt og bestemme hva den beste behandlingen er. "
Alternativ terapiFolk som lider av smerte, vil prøve nesten alt for å lindre deres symptomer.
Healthlines nylige undersøkelse av personer med kronisk og akutt smerte fant ut at det er nesten ingen behandling de ikke har prøvd.
En full 75 prosent av respondentene har prøvd alternativer til medisinering, inkludert fysioterapi, styrketrening, varm eller kald terapi, kognitiv atferdsterapi, kiropraktorer, massasje, akupunktur, yoga, meditasjon, kosttilskudd, hypnose, biofeedback, nervestimulering, virtuell virkelighet, medisinsk marihuana og mer.
Fysioterapi er en av de mest populære og vellykkede typer alternativ smertelindring, og likevel er det ofte utilstrekkelig dekket eller ikke dekket i det hele tatt av forsikring. Med det i tankene er det vanskelig å forestille seg å sende inn et helseforsikringskrav for en ukentlig yogaklasse eller VR-hodesett.
Mange smertepasienter bruker flere alternativer til reseptbelagte piller for å lette sin smerte, fordi piller ikke kan fullstendig kjedelig smerten.
"Ingenting kurerer det og tar bort all smerte, men jeg elsker å være i stand til å kontrollere det," fortalte Crisci Healthline, som beskriver hennes daglige tilnærming til smerte.
Crisci har flere måter å ta smerten på "ned med 10 prosent" hele dagen. I løpet av en typisk dag tar hun flere kosttilskudd, fra gurkemeie til CoQ10 for å redusere betennelse, deretter en halv puff med medisinsk marihuana (CBD olje) om morgenen. Hun går en tur, bruker en ispakke eller varmepute, meditater, og tar to puffer av CBD-olje om natten for å sovne.
Hun mottar også en daglig takknemlighet, hvor hun lister de tingene hun er takknemlig for i detalj, og gjør smerten mer utholdelig.
Endelig holder hun sin tjenestehund, Lil Stinker, med henne for å redusere sin angst, og dermed smerten.

Sympati og stigma
En ting alle kan være enige om er at et stigma fortsatt eksisterer rundt kronisk smerte. Det faktum at kronisk smerte er hva Cindy Steinberg kaller "en usynlig sykdom" gjør det ofte oversett eller til og med bespottet.
I tillegg til å jobbe ved U. S. Pain Foundation, driver Steinberg en månedlig støttegruppe i Boston-området.
Hun tror at mer empati og forståelse for personer med kronisk smerte ville gå langt i retning av å forbedre skammen og stresset for folk i smerte.
"Ofte [folk i gruppen] må avbryte på venner, så deres sosiale liv begynner å lide. Deres familieliv. De kan ikke ta vare på barna sine lenger - eller jobbe. Uten å være i stand til å tjene en inntekt, lider selvfølelsen. "
Kroniske smerter, Steinberg sa," har en så stor effekt på alle aspekter av livet ditt. "Hun kontrasterte måten folk behandler de med kroniske smerter med måten de behandler de med kreft. Det kan være like alvorlig, sa hun, men "du får ikke de samme innkvarteringene, eller folk er sympatiske, eller leger lytter til deg. Det er en veldig vanskelig situasjon å være i. "
Cowan ble enige om. Når du forteller andre du har kronisk smerte, sa hun, "Du forteller dem at jeg ikke er pålitelig," fordi det er stigmatikken knyttet til kronisk smerte. "
Healthlines undersøkelse av pasienter med kronisk smerte avslørte at 65 prosent av respondentene har opplevd stress, depresjon eller angst som følge av kronisk smerte.
De fleste respondenter har fortalt sin familie (83 prosent) og venner (64 prosent) om kronisk smerte, men bare 29 prosent har diskutert det med sine medarbeidere.
Av de som har delt sin kroniske smertestatus, følte 46 prosent seg og støttet. Omtrent det samme beløpet, 41 prosent, følte seg "misforstått og alene. "
Kanskje det er fordi venner og familie de har fortalt, er overveldende usympatiske: 75 prosent var bare noe, ikke veldig, eller ikke i det hele tatt sympatisk.
Cowan sammenlignet mennesker med kronisk smerte for de med diabetes eller høyt blodtrykk, og sa: "De er folk som alle andre som har helseproblemer. Vi kan hjelpe dem til å flytte fra en pasient tilbake til en person igjen, men de trenger hjelp, og de trenger støtte. "Insulin vil ikke kurere diabetes, akkurat som medisiner ikke vil kurere kroniske smerter, forklarer Cowan.
Harris sa at AMAs anbefalinger spesielt omfatter å redusere stigmaet rundt kronisk smerte for å muliggjøre effektiv omsorg. "Jeg har hørt at noen pasienter sier at de ble skamfull for å søke behandling for smerte," sa hun. Opioidkrisen eller ikke, sa hun, "Vi ønsker at pasienter med smerte skal bli behandlet for smerte. "
Dessverre, mange mennesker unngår medisinsk behandling eller ikke ta reseptbelagte legemidler som foreskrevet.
Stigma fra helsepersonell gjorde Smith alvorlig syk.
Hun får nyrestein ofte, og da hun dro til ER og avslørte at hun ble foreskrevet Vicodin, ville de "gi meg en hard tid om faking og være narkoman, selv om jeg tydeligvis hadde nyrestein."
" Behandlingen i ER har blitt så dårlig at jeg ikke går til ER for nyre steiner lenger, "avslørte Smith.
Hennes avslag på å gå til ER har ført til alvorlige infeksjoner.
"Det har vært et par ganger jeg har truet livet mitt, og nektet å gå til ER fordi jeg visste at de ikke ville ta meg på alvor," sa Smith.
Den pågående kampen
Fremtiden for kronisk smertemedikamentbehandling kan være balanse. CDC anbefaler "balansert forebyggende responser som tar sikte på å redusere frekvensene av ikke-medisinsk bruk og overdosering, samtidig som tilgangen på reseptbelagte opioider opprettholdes. "Patient advokat Cowan sa at Amerika må ta en balansert tilnærming til en rekke terapier som må komme sammen for å faktisk hjelpe [personer med kroniske smerter]. "
Ifølge Harris," så mange faktorer har ført oss til hvor vi er i dag, derfor er det ingen magisk kulde. Det er et svært komplekst folkehelseproblem. "
Carroll ble enige om:" Denne situasjonen startet ikke over natten, og den skal ikke løses over natten. "Hun anbefalte at vi" ser på de ulike faktorene som bidrar til den nåværende krisen og spør, "Hva kan alle i helsevesenet gjøre for å hjelpe? ''
Kanskje kan helsesektoren begynne med flere studier på opioider og kroniske smerter. Ifølge CDC, har "få studier blitt utført for å vurdere de langsiktige fordelene med opioider for kronisk smerte med resultater som ble undersøkt minst ett år senere. "
Flere av slike studier vil være til fordel for de med kronisk smerte, som ville bredere offentlig forståelse for å redusere stigmaet og bygge empati for dem som opplever det.
Sikkert, bedre legeutdanning rundt kroniske smerter og doseringsretningslinjer vil hjelpe, som ville flere studier av alternative terapier - for ikke å nevne bedre forsikringsdekning av disse potensielle rettsmidler.
Carroll sa at farmasøytisk industri undersøker muligheten for å endre formuleringene av noen opioider, slik at de er vanskeligere å misbruke.
Smith er takknemlig for en forstående lege og får tilgang til en liten dosering av Vicodin som hjelper henne opp hver morgen. "Jeg er en av de heldige," sa hun. "Jeg skal ta hver sjanse jeg får til å leve livet til det fulle. "
Crisci har funnet en hensikt som advokat og lærer for andre kroniske smertepasienter. "Advocacy og hjelpe andre mennesker gir meg et formål. Alle med kronisk smerte trenger å finne en hensikt, "sa hun.
I mellomtiden kan støttegrupper som de som ledes av Cowan og Steinberg hjelpe, fordi det virker som folk med kronisk smerte må lære å leve med det uten hjelp fra moderne medisin.












